Herpes zóster do ouvido
O herpes zóster do ouvido (síndroma de Ramsay Hunt) é uma infecção do nervo auditivo provocada pelo vírus do herpes zóster, que causa dor de ouvido aguda, perda de audição e vertigem.
No ouvido externo e no canal auditivo formam-se algumas pequenas bolhas cheias de líquido (vesículas). As referidas bolhas também se podem formar na pele da cara ou do pescoço, cujos nervos estão infectados. Se o nervo facial se encontrar comprimido por estar infectado e inchado, os músculos de um lado da cara podem ficar paralisados temporária ou permanentemente. A perda auditiva pode ser permanente, embora nalguns casos a audição possa ser recuperada de forma parcial ou total. A vertigem dura alguns dias ou várias semanas.
O tratamento preferencial é o fármaco antiviral aciclovir. Administram-se analgésicos para aliviar a dor e diazepam para eliminar a vertigem. Quando o nervo facial se encontra comprimido, pode recorrer-se à cirurgia para aumentar o orifício de saída do crânio (descompressão cirúrgica). Esta operação costuma aliviar a paralisia facial.
Lesão do ouvido devida a medicamentos
Alguns medicamentos, como certos antibióticos, diuréticos (particularmente o ácido etacrínico e a furosemida), a aspirina e as substâncias semelhantes à aspirina (salicilatos) e a quinina, podem danificar o ouvido. Estes afectam tanto a audição como o equilíbrio, embora a mais afectada seja a capacidade auditiva.
 | Efeitos das perturbações auditivas sobre o nervo facial As doenças auditivas podem afectar o nervo facial devido ao facto de este ter um trajecto em ziguezague pelo interior do ouvido. Por exemplo, o herpes zóster do ouvido pode afectar tanto o nervo facial como o nervo auditivo. Então, o nervo facial é inflamado e fica comprimido no orifício do crânio pelo qual passa. |
Quase todos os medicamentos são eliminados do corpo através dos rins. Por isso, qualquer deterioração no funcionamento renal aumenta a possibilidade de os fármacos se acumularemno sangue e atingirem concentrações que podem provocar lesões.
De todos os antibióticos, a neomicina é o de efeito mais tóxico sobre a audição, seguida pela canamicina e pela amicacina. A viomicina, a gentamicina e a tobramicina podem afectar tanto a audição como o equilíbrio.
A estreptomicina afecta mais o equilíbrio do que a capacidade auditiva. A vertigem e a perda de equilíbrio derivadas do uso de estreptomicina têm tendência a serem temporárias. No entanto, a perda de equilíbrio pode ser grave e permanente, pode provocar dificuldades em andar na escuridão e dar a sensação de que o que nos rodeia se mexe a cada passo (síndroma de Dandy).
O ácido etacrínico e a furosemida provocaram perda auditiva permanente ou transitória quando foram administrados de forma intravenosa a pessoas com insuficiência renal que também tomavam antibióticos.
Se a aspirina for tomada em grandes doses durante um período prolongado, pode provocar perda da audição e zumbidos, habitualmente de forma temporária. A quinina pode causar uma perda permanente da audição.
Precauções
Os fármacos que podem danificar o ouvido não se aplicam directamente sobre o mesmo quando o tímpano está perfurado porque podem misturar-se com o líquido do ouvido interno.
Os antibióticos que prejudicam a audição não são indicados para as mulheres grávidas. Tão-pouco se prescrevem aos idosos ou a quem tenha uma perda auditiva prévia, a menos que não se possa dispor doutros fármacos.
Embora a susceptibilidade a estes fármacos varie em certa medida de pessoa para pessoa, é possível evitar a perda auditiva se a concentração do fármaco no sangue se mantiver dentro do limite recomendado. Como consequência, essa concentração deve ser controlada com frequência. Na medida do possível, controla-se a audição antes e durante o tratamento.
Geralmente, o primeiro sinal de lesão é a incapacidade de percepção de frequências altas. Podem surgir zumbidos de alta frequência ou vertigem.
| Secção 19: | Doenças do ouvido do nariz e da garganta |
| Capítulo 212: | Doenças do ouvido médio e do ouvido interno |
| Temas: |  Doenças do ouvido médio - Doenças do ouvido médio -  Perfuração do tímpano - Perfuração do tímpano -  Barotite média - Barotite média -  Miringite infecciosa - Miringite infecciosa -  Otite média aguda - Otite média aguda -  Otite média secretora - Otite média secretora -  Mastoidite aguda - Mastoidite aguda -  Otite média crónica - Otite média crónica -  Otosclerose - Otosclerose -  Doenças do ouvido interno - Doenças do ouvido interno -  Doença de Ménière - Doença de Ménière -  Nevrite vestibular - Nevrite vestibular -  Vertigem postural - Vertigem postural -  Herpes zóster do ouvido - Herpes zóster do ouvido -  Surdez repentina - Surdez repentina -  Perda auditiva provocada pelo ruído - Perda auditiva provocada pelo ruído -  Perda de audição relacionada com a idade - Perda de audição relacionada com a idade -  Lesão do ouvido devida a medicamentos - Lesão do ouvido devida a medicamentos -  Fractura do osso temporal - Fractura do osso temporal -  Tumores do nervo auditivo Tumores do nervo auditivo |
Herpes zoster

Embora os nomes sejam semelhantes, o herpes zoster e o herpes labial não são a mesma doença. Na realidade, são completamente diferentes. O herpes labial é causado por um vírus chamado herpes vírus. O herpes zoster, também conhecido como cobreiro, é causado por outro vírus, chamado varicela-zoster vírus. É o mesmo vírus que causa a catapora. Depois que a catapora passa, o varicela-zoster vírus não é eliminado do nosso corpo. Ele fica dormente, à espera de um momento para se reativar, refugiado dentro de terminais nervosos. Se houver oportunidade, ele volta a atacar, numa segunda versão: agora, causando o zoster.
Não se sabe ao certo o que determina a reativação do vírus. Ao que parece, ele se aproveita de um momento em que a proteção imunológica cai. A idade parece ser um fator importante: nos Estados Unidos, estima-se que haja 1 milhão de casos de zoster por ano, e metade desse número ocorre em quem passou dos 60. O zoster também ataca quem está debilitado, como pessoas em tratamento contra câncer ou pessoas com deficiências imunológicas. Até mesmo o stress psicológico pode desencadear uma crise.
Os sintomas
A pele fica avermelhada e inchada, e surgem pequenas bolhas. As feridas acometem apenas um lado do corpo, numa área de pele linear, como se fosse uma faixa. A dor é intensa. Por vezes é tão forte que mesmo o encostar da blusa ou o vento batendo na pele incomodam. Tamanha dor se justifica pelo fato de que, além da pele, o vírus também afeta o nervo que chega até a pele. O nervo inflama e pode ser danificado. Por isso, além de dor, o paciente pode sentir formigamento ou queimação na área afetada. Essas alterações de sensibilidade costumam aparecer poucos dias antes das feridas visíveis na pele.
As alterações da pele são auto-limitadas, e melhoram mesmo sem tratamento. O problema mais sério do herpes zoster é a lesão do nervo: a dor pode persistir por meses ou anos. Por isso, o zoster precisa ser tratado adequadamente, assim que os sintomas começarem.
Existem outras complicações possíveis, como o comprometimento da visão. Isso pode acontecer quando o zoster afeta a face, próximo ao olho. Nesse caso, além do acompanhamento dermatológico, o paciente também precisa ser tratado por um oftalmologista. Além disso, quando afeta a face, o zoster pode comprometer a audição, o equilíbrio e o movimento dos músculos faciais. Mais uma vez, o tratamento precoce diminui o sofrimento e os riscos de sequelas.
Prevenção
Todas as pessoas que tiveram catapora correm o risco de desenvolver o zoster. Existe uma vacina, administrada aos 60 anos de idade, que previne a crise ou suaviza muito os seus sintomas. Ela ajuda a reduzir a incidência da dor persistente pós-zoster. Essa vacina ainda não está disponível no Brasil e a previsão para sua chegada é 2010. Espera-se que as crianças vacinadas contra a catapora não desenvolvam o zoster quando ficarem mais velhas, uma vez que não contraem o vírus causador.
O que fazer se você estiver com zoster
Procure um dermatologista o quanto antes. Como eu já disse anteriormente, as lesões de pele passam sozinhas, mas a dor e o comprometimento neurológico podem ser persistentes. A chance de cura é maior se houver tratamento adequado e precoce. Além disso, o tratamento evita que as bolhas infeccionem.
As bolhas na pele são repletas do vírus causador do problema. Lembra que esse vírus causa catapora? Pois é: enquanto você estiver com bolhas na pele, pode transmitir catapora para as pessoas que não foram vacinadas ou que ainda não tiveram a doença.
Síndrome de Ramsay Hunt: relato de caso
Ramsay Hunt syndrome: case report
MYRIAN MARAJÓ DAL SECCHI, RODRIGO GUIZARDI DE SOUZA BASTOS, CRISTINA MARIS JORGE FINAMORI, LARA BENTO COELHO, MICHELLA CHRISTINE LOPES CHAYAMITI
Serviço de Otorrinolaringologia da Santa Casa da Misericórdia de Santos.
Dal Secchi MM, Bastos RGS, Finamori CMJ, Coelho LB, Chaymiti MCL: Ramsay Hunt syndrome: case report. Acta Medica Misericordiæ 2000; 3(2): 65-67
Resumo:
A síndrome de Ramsay Hunt caracteriza-se por paralisia facial periférica e erupções vesiculosas no pavilhão auricular causadas pelo vírus do herpes zoster. O diagnóstico precoce é importante. Esta síndrome ocorre geralmente em idosos e imunodeprimidos. Relatamos o caso de um paciente de 24 anos de idade, que recebeu tratamento com aciclovir, obtendo melhora satisfatória dos sinais e sintomas em aproximadamente dois meses. Aspectos clínicos, diagnóstico e tratamento são comentados.
Descritores: Herpes zoster do ouvido externo. Nervo facial. Paralisia facial.
Summary:
Ramsay Hunt syndrome is distinguished by peripheral facial palsy and vesicle eruptions in the external ear due to herpes zoster virus infection. Early diagnosis is important. The syndrome commonly affects elderly and immunodepressed patients. We report the case of a 24 year-old male patient who was treated with oral acyclovir for ten days, and who showed a progressive improvement in his clinical status in aproximately two months. Clinical aspects, diagnosis and treatment are discussed.
Key words: Herpes zoster oticus. Facial nerve. Facial paralysis.
Introdução
O nervo facial, VII craniano, é um nervo misto com origem no soalho do IV ventrículo, passando pela região ponto cerebelar e, ao atingir o meato acústico interno, penetra no osso temporal, onde percorre um trajeto de aproximadamente 35 mm5,8, emitindo três ramos principais para as glândulas lacrimais (nervo petroso superficial maior), músculo estapédio (nervo estápedico) e gustação dos dois terços anteriores da língua (nervo corda do tímpano)5,8. Ao emergir na face pelo forame estilomastoídeo, fornece ramos sensitivos para o meato acústico externo, pavilhão da orelha e ramos motores para os músculos da mímica facial5.
As paralisias faciais otogênicas decorrem de diversas etiologias, dentre elas destacam-se as traumáticas, infecciosas, neoplásicas, vasculares e as idiopáticas de Bell8,10. A infecção do nervo facial pelo herpes zoster, cujas manifestações clínicas denomina-se síndrome de Ramsay Hunt, caracteriza-se por paralisia facial periférica e erupções vesiculosas no pavilhão auricular. Vertigem, tinnitus e disacusia neurossensorial podem estar presentes. É incomum na infância e apresenta sua incidência crescente conforme a idade: 2 a 3/1000 em jovens, 5,1/1000 na 6ª década e 10/1000 acima da 7ª década. É freqüente nos pacientes imunosuprimidos, como nos casos de doença de Hodgkin, AIDS, uso de fármacos citotóxicos e corticoterapia2,6,9.
O diagnóstico é basicamente clínico e, nos casos duvidosos, pode-se recorrer as provas sorológicas3,11. É importante a avaliação do lacrimejamento através do teste de Shirmer, do reflexo estapediano pela impedanciometria e, finalmente, a gustometria da porção anterior da língua, para a obtenção do topodiagnóstico da lesão do nervo facial5,7,8 .
RELATO DE CASO
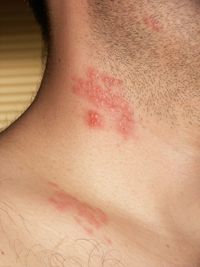
Paciente de 24 anos, sexo masculino, estudante, apresentando quadro de otalgia esquerda intensa há 5 dias. Há 3 dias relata paresia de hemiface esquerda associada com tontura, náuseas e zumbido. História pregressa sem nada digno de nota. Orofaringoscopia e rinoscopia anterior sem alterações. Otoscopia direita sem alterações. À otoscopia esquerda, presença de pequenas vesículas e crostas na concha auricular e conduto auditivo externo (fig. 1). Membrana timpânica íntegra, sem sinais inflamatórios.
À avaliação neurológica, consciente e orientado, pupilas isocóricas e fotorreagentes, paresia de hemiface esquerda, com desvio de rima labial à direita e fechamento parcial da pálpebra esquerda (fig. 2). Prova de Romberg com lateropulsão à esquerda. Ausência de nistagmo. Hipolacrimejamento à esquerda. Diminuição da sensibilidade gustativa na porção anterior da língua. Demais nervos cranianos sem alterações. Exame oftalmológico sem alterações.
A audiometria e impendanciometria revelaram disacusia neurosensorial leve a esquerda, curva tipo A, reflexos estapedianos presentes, sugestivo de recrutamento e boa discriminação.
O tratamento consistiu de aciclovir 400 mg a cada 8 horas durante 10 dias; cinarizina, 75mg ao dia; analgésicos, gotas oculares lubrificantes e fisioterapia motora facial.
No terceiro dia de tratamento, relatou hipoacusia esquerda. Foi realizada uma segunda audiometria que constatou disacusia neurossensorial moderada. Evoluiu satisfatoriamente, com regressão total da vertigem e zumbido em 3 semanas e da paralisia facial em 8 semanas aproximadamente, porém sem recuperação do déficit auditivo (fig.3).
DISCUSSÃO
O caso relatado trata-se de síndrome de Ramsay Hunt, cuja sintomatologia decorre da reação inflamatória aguda do nervo facial e vestíbulo-coclear causada pelo vírus do herpes zoster, com paralisia facial periférica, hipolacrimejamento, alteração do reflexo estapediano, diminuição da sensibilidade gustativa na porção anterior da língua, erupções vesiculosas no pavilhão auricular e perda auditiva neurossensorial, zumbidos e vertigem. O vírus do herpes zoster apresenta tropismo por tecido ganglionar causando intensa reação inflamatória. O prognóstico nestes pacientes costuma ser menos favorável em relação aos casos de paralisia facial idiopática3,13. Além do diagnóstico precoce, a boa evolução deste paciente pode ser explicada pela sua idade e bom estado imunológico.
O tratamento clínico da síndrome de Ramsay Hunt é controverso. Alguns autores preconizam terapia puramente sintomática com antivertiginosos, analgésicos e gotas oculares lubrificantes11. Outros, uma corticoterapia breve para diminuir a reação inflamatória, bem como a incidência de dor pós- herpética5,9. Atualmente, muitos autores preconizam o uso de aciclovir, um derivado guanosínico com elevada especificidade para este vírus, e que pode ser usado de forma tópica, oral e endovenosa, segundo a intensidade dos sintomas2,6,10,12. A dose recomendada varia de 1 a 4 gramas diários, sendo a administração endovenosa reservada para pacientes mais graves, imunocomprometidos ou com doença disseminada2,5. Nos casos de má evolução, sem melhora ou evolução desfavorável em 9 semanas, confirmados por eletroneurografia e ressonância nuclear magnética, pode-se recorrer a intervenção cirúrgica para descompressão do nervo facial 5,7,13.
É importante destacar a importância do diagnóstico precoce, bem como o acompanhamento de sua evolução, a fim de detectar possíveis complicações neurológicas, especialmente em pacientes idosos e imunocomprometidos, como dor pós herpética, sincinesias, oftalmopatias e outras menos freqüentes como mielite segmentar e encefalite2,4,9.
 |  |  | ||
| Fig. 1. Vesículas e crostas na concha auricular esquerda. | .. | Fig. 2. Paralisia facial periférica esquerda. | .. | Fig. 3. Paralisia facial periférica após oito semanas de evolução. |
Conclusão
O tratamento das paralisias faciais deve incluir a eliminação dos fatores desencadeantes quando possíveis, uso de medicação sintomática para vertigem e zumbido e gotas oculares lubrificantes. Atualmente, o aciclovir mostra-se como uma boa opção terapêutica nas infecções herpéticas, em doses que variam de 1 a 4 gramas diários, entre 7 a 10 dias de tratamento.
O acompanhamento destes pacientes até a regressão dos sinais e sintomas é fundamental para detecção precoce das complicações neurológicas. As paralisias faciais periféricas independentemente de suas etiologias, merecem uma abordagem multiprofissional, envolvendo otorrinolaringologistas, neurologistas, oftalmologistas e fisioterapeutas, além de um adequado apoio psicológico.
REFERÊNCIAS
1. Alberto R, Herrera S, Cervilla O: Paralisis facial por herpes zoster. Ver. Otorrinolaringologia y Cirurgia de Cabeza y Cuello 1990; 50:17-123.
2. Ali RR: Ramsay Hunt syndrome. A chalenging herpes zoster virus infection. Geriatrics 1998: 53:93-102.
3. Asnis DS, Micic L, Graccio D: Ramsay Hunt syndrome presenting as a cranial polyneuropathy. Cutis 1996; 57:421-424.
4. Barrow KO, Richards JS: Ramsay Hunt syndrome complicated by contralateral cerebral infarction. West Indian Medical Journal 1996;.45:103-133.
5. Bento RF, Miniti A, Marrone SAM: Doenças do nervo facial.Tratado de otologia. São Paulo: EDUSP, 1ª ed., 1998, cap. 11, pp. 427-452.
6. Cecil: Tratado de medicina interna. Rio de Janeiro: Guanabara Koogan, 19ª ed, 1992, vol.2: cap. 23, pp. 2229- 2231.
7. Costa SS, Cruz OLM, Oliveira JAA: Otorrinolaringologia: Princípios e Práticas. Porto Alegre: Artes Médicas Sul, 1ª ed, 1994, cap. 17-18, p. 193-209.
8. Hungria H: Otorrinolaringologia. Rio de Janeiro: Guanabara Koogan, 5ª ed, 1984, cap. 39, pp. 343-364.
9. Johnson KB, et al: Ramsay Hunt syndrome in a patient infected with human immunodeficiency virus. Correspondence Clinical Infections Diseases 1996; 22:1128-1129.
10. Kwo MJ et al: Early diagnosis and treatment of Ramsay Hunt syndrome: The role of magnetic resonance imaging. The Journal of Laryngology e Otology 1995; 109:777-780.
11. Miyashiro M, Mori MT, Cruz OLM: Herpes zoster oticus. Apresentação de dois casos. A Folha Médica 1998; 96:107-108.
12. Rang HP, Dali MM, Ritter JM: Farmacologia. Rio de Janeiro: Guanabara Koogan, 3ª ed, 1997, cap. 38, p.595-597.
13. Testa JRG et al: Herpes zoster oticus e paralisia facial. Ver. Acta AWHO 1992; 11: 16-18.
OS AUTORES: M. M. Dal Secchi é médica assistente do Serviço de Otorrinolaringologia da Santa Casa da Misericórdia de Santos. R. G. S. Bastos, C. M. J. Finamori, L. B. Coelho e M. C. L. Chayamiti são médicos estagiários do Serviço de Otorrinolaringologia da SCMS
ENDEREÇO/ADDRESS:
Dra. Myrian Marajó Dal Secchi, Serviço de Otorrinolaringologia, Santa Casa da Misericórdia de Santos, Avenida Dr. Cláudio Luiz da Costa, 50. Santos, SP CEP 11075-900, BRASIL.
O Herpes-zóster (ou Zolster, Zoster) ou zona, também popularmente chamado de cobrão ou cobreiro, é uma virose provocada por uma variante do herpesvírus que também causa a varicela (ou catapora), de incidência rara e que provoca afecções na pele, de maior ou menor gravidade, em geral atingindo pessoas com baixa defesa imunológica, como idosos, pessoas que passaram por uma fase de estresse ou pacientes com SIDA.
Índice[esconder] |
[editar] Etiologia
O vírus da varicela-zóster via de regra permanece dormente, apesar de debelado do organismo, no interior de alguns gânglios do sistema nervoso (especialmente o semi-lunar, da base do crânio, ou nos próximos à medula espinal (cadeia para-vertebral)- podendo, entretanto, ocorrer noutros gânglios). O sistema imunológico mantém o vírus sob controle, mas quando estas defesas naturais encontram-se debilitadas ocorre a deflagração da doença.
Estima-se que cerca de 20% das pessoas possam desenvolver esta modalidade da doença.[1]
[editar] Características clínicas
A recorrência inicia-se com dor na área do epitélio inervado pelo nervo sensitivo afetado (dermátomo). Caracteristicamente, um dermátomo é acometido, porém pode ocorrer o envolvimento de dois ao mais. Esta dor prodômica, a qual pode ser acompanhada de febre, mal-estar e cefaléia, é a observada normalmente um a quatro dias antes do desenvolvimento das lesões cutâneas e orais. Durante tal período, antes do exantema, a dor pode mascarar uma dor de dente, otite média, cefaléia migratória, infarto do miocárdio ou apendicite, dependendo de qual dermátomo esteja afetado.
O envolvimento cutâneo mostra um grupamento de vesículas em uma base eritematosa. No período de três a quatro dias, as vesículas tornam-se pustulares e ulceram, com o desenvolvimento de crostas após sete a 10 dias. Não é infrequente a formação de cicatrizes. As lesões tendem a seguir a área do nervo afetado e terminam na linha média. O exantema regride, caracteristicamente, no período de duas a três semanas, em indivíduos sadios.
Algumas vezes, pode ocorrer a resistência na ausência de vesículas na pele ou mucosa. Este padrão é denominado zoster sine herpete, e os pacientes acometidos apresentam dor acentuada de início abrupto e hiperestesia sobre o dermátomo específico. Febre, cefaléia, mialgia, e linfadenopatia podem ou não acompanhar a recorrência.
A dor dura de um mês após o episódio do zoster é denominada de neuralgia pós-herpética e ocorre em mais de 14% dos pacientes, especialmente naqueles acima dos 60 anos de idade. A maioria das neuralgias regride após um ano, com metade apresentando regressão após dois meses. Casos raros podem durar mais de 20 anos, e sabe-se de pacientes que cometeram o suicídio como resultado da dor aguda.
A paralisia facial tem sido observada em associação com o herpes zoster da face ou do canal auditivo externo. A síndrome de Ramsay Hunt é a combinação de lesões cutâneas do canal auditivo externo com o desenvolvimento ipsilateral da face e nervos auditivos. A síndrome causa paralisia facial, deficiência auditiva, vertigem e diversos outros sintomas auditivos e vestibulares.
O envolvimento ocular não é incomum e pode ser a fonte de significativa morbidade, incluindo cegueira permanente. As manifestações são altamente variáveis e podem surgir do dano epitelial direto mediado pelo vírus, neuropatia, injúria imunomediada ou secundária à vasculopatia. Se a ponta nasal é envolvida, este constitui um sinal de que o ramo nasociliar do quinto nervo craniano foi acometido, sugerindo o potencial para a infecção ocular. Nestes casos, o encaminhamento para um oftalmologista é obrigatório.
As lesões orais ocorrem com o desenvolvimento dop nervo trigêmeo e podem estar presentes na mucosa móvel ou aderida. As lesões, muitas vezes, estendem-se à linha média e estão presentes, frequentemente, em conjunto com o acometimento da pele que recobre o quadrante afetado. Como a varicela, as lesões individuais apresentam-se como vesículas branco-opacas com 1 a 4 mm, as quais se rompem para formar ulcerações rasas. O envolvimento da maxila pode estar associado com a desvitalização dos dentes da região afetada. Além disso, vários relatos documentaram necrose óssea significativa com perda de dentes nas áreas envolvidas com o herpes zoster.
[editar] Sintomatologia
Ao contrário da catapora, caracterizada pelo surgimento de vesículas (bolhas) em todo o corpo, no Herpes-zóster estas lesões aparecem, em geral, somente no segmento de pele inervado pelo ramo nervoso acometido pelo vírus e em apenas um dos lados do corpo - "cobreando-se", ou seja, ziguezagueando, daí a origem do nome popular "cobreiro" para este mal.
O primeiro sintoma é a sensação de dor no local, depois ocorre a eclosão das bolhas, deixando a pele avermelhada, além de indisposição. O paciente pode sentir desde uma dor muito forte no local e até mesmo pontadas e coceira. A dor pode durar meses ou até anos em pacientes que venham a ter mais idade, mas é mais habitual durar entre 3 a 5 semanas. Geralmente este tipo de herpes ocorre em pacientes com mais de 50 anos e em pessoas mais debilitadas.
[editar] Transmissão
A transmissão, como no caso da varicela e do herpes simples, dá-se pelo contato com as secreções contidas nas vesículas, quando estas eclodem. Pessoas que nunca tiveram catapora devem evitar de ter contato direto com a herpes-zóster pois sua secreção numa pessoa que nunca teve catapora, e se sua imunidade estiver baixa, a chance de se pegar a varicela (catapora) é muito grande. A catapora se transmite pelo ar, pelo simples espirro ou tosse.
[editar] Tratamento
O mesmo da varicela: antivirais, sobretudo o Aciclovir (Zovirax) ou pró-fármacos como o famciclovir (Famvir), or valacyclovir (Valtrex). Como não há uma cura conhecida para o cobreiro, o tratamento se concentra na diminuição da dor. Um analgésico pode aliviar a sensação de queimação. O aciclovir e outros antivirais semelhantes administrados oralmente provaram diminuir o progresso e a gravidade da doença em muitos casos, além de reduzir a probabilidade de neuralgia pós-herpética.
Alguns médicos receitam medicamentos esteróides para diminuir a inflamação do nervo. Para serem eficazes, os esteróides devem ser tomados logo após o início do cobreiro. O tratamento à base de esteróides geralmente não é recomendado para as pessoas com doença subjacente, pois os esteróides podem interferir na resistência à infecção.
A prevenção da infecção também é importante. Banhos em água morna (não quente) ajudam a aliviar e limpar a pele. Se a coceira for grave, os pacientes devem cortar as unhas e usar luvas enquanto estiverem dormindo para que não cocem inconscientemente.
Procurar atendimento imediato pode diminuir a chance de você sofrer de dor contínua após o surto do cobreiro. E se isso serve de consolo, a maioria das pessoas só têm cobreiro uma vez.
Embora os especialistas enfatizem a importância da ajuda médica imediata, existem algumas coisas adicionais que você pode fazer para ajudar a aliviar a dor e a coceira durante a fase inicial do cobreiro, quando há bolhas, além de lidar com qualquer desconforto prolongado que ocorra após essas bolhas terem desaparecido.
[editar] Ver também
Referências
[editar] Bibliografia
- Patologia Oral & Maxilofacial; Neville, Damm, Allen, Bouquot; Guanabara Koogan; 1998.
Doenças da Pele
Herpes Zoster, "Cobreiro"
O que é?
O herpes zoster, popularmente conhecido como "cobreiro", é uma doença viral causada pelo Varicella-zoster virus, o mesmo vírus causador da varicela (catapora).
Após a varicela, algumas pessoas não desenvolvem imunidade total ao vírus, que permanece latente em gânglios próximos à coluna vertebral. Quando encontra condições de se desenvolver, o vírus reativa-se e chega à pele através dos nervos correspondentes ao gânglio.
Acomete homens e mulheres, sendo mais frequente na idade adulta e nos idosos. O surgimento do herpes zoster pode ser um indicativo de uma baixa da imunidade que pode ser decorrente de outras doenças ou devido ao estresse.
Manifestações clínicas
O herpes zoster é uma doença auto-limitada, tendo um ciclo evolutivo de cerca de 15 dias. Antes do surgimento das lesões na pele, ocorrem no local sintomas dolorosos ou parestésicos (formigamento, pontadas, "pele sensível" ou queimação) devido à inflamação do nervo.
No decorrer da doença os sintomas dolorosos podem se agravar tornando-se muitas vezes insuportáveis, principalmente quando atinge pessoas mais idosas. A dor melhora gradativamente mas, nas pessoas idosas, pode permanecer por meses ou anos após o final do quadro cutâneo, caracterizando a neuralgia pós-herpética.
As manifestações cutâneas iniciam-se por vesículas que podem confluir formando bolhas contendo líquido transparente ou ligeiramente amarelado, seguindo o trajeto de um nervo. Em alguns dias, as lesões secam e formam crostas que serão liberadas gradativamente deixando discretas manchas no local que tendem a desaparecer. As manifestações limitam-se a um lado do corpo, por onde passa o nervo atingido, sendo muito raro o acometimento bilateral.
Os nervos atingidos com maior frequência são os intercostais (entre as costelas), provocando manifestações no tronco, mas outros nervos podem ser afetados. Quando acomete os nervos cranianos, podem ocorrer sintomas referentes à eles, como úlceras da córnea, vertigem ou surdez.
Tratamento
O tratamento deve ser iniciado assim que se iniciarem os sintomas, visando evitar o dano irreparável ao nervo atingido que resultará na neuralgia pós-herpética. As lesões da pele tem involução espontânea mas medidas para evitar a infecção secundária devem ser tomadas.
Os medicamentos utilizados no tratamento do herpes zoster evoluíram muito, tornando-se mais eficazes, e devem ser indicados por um médico dermatologista de acordo com cada caso.
Colaboração: Dr. Roberto Barbosa Lima - Dermatologista
Sphere: Related Content
![Validate my Atom 1.0 feed [Valid Atom 1.0]](valid-atom.png)
























































Nenhum comentário:
Postar um comentário